近視對眼球有許多危害,兒童時期因為尚在發育,近視度數很容易在這個時期快速增加。根據研究顯示,歐洲兒童的近視加深速度平均為每年約50度。對比之下,亞洲兒童的近視加深速度平均為每年約100度,是歐洲兒童的兩倍 [1]。
在2016年針對台灣國內學童的近視調查中,15歲小朋友高度近視(近視度數不低於600度)的比率為15.36% [2]。放眼國際,這是很高的高度近視盛行率。由此可見,在人種、遺傳、用眼習慣、升學導向的環境……等諸多因素影響下,台灣兒童實在太容易罹患近視眼了。
在近視控制的路上,很多人一定聽過「散瞳劑」。點散瞳劑究竟有什麼好處?有什麼副作用需要注意?讓我帶著你一探究竟。
散瞳劑是什麼?
散瞳劑主要的藥理作用是antimuscarinic agent。作用在眼睛上面,它會使得眼球裡面的兩條肌肉麻痺放鬆:「睫狀肌(調節肌)」及「瞳孔收縮肌」。這會造成兩個效果:
- 睫狀肌失去調節力,使眼睛無法對焦在近距離,只能看遠處
- 瞳孔放大,讓進入眼睛的光線變多

人的眼睛能夠看遠及看近,是因為眼球睫狀肌(調節肌)在作用的關係。看遠的時候肌肉會放鬆、看近的時候肌肉需要收縮用力。長時間近距離用眼的情況下,眼球調節肌肉會過度緊繃用力,而散瞳劑可以暫時讓肌肉麻痺放鬆,降低假性近視度數。在驗光時,如果有點散瞳劑,就可以去除調節肌的干擾,測出眼睛真實的近視度數。
需注意的是,在散瞳劑的藥效期間,因為調節肌肉放鬆了,所以近距離的東西在對焦焦會比較困難,造成暫時性的近距離視力模糊。

瞳孔的作用是在調整進入眼球的光線。明亮的環境下,瞳孔會縮小以減少進入眼球的光線;昏暗的環境下,瞳孔會放大以增加進入眼球的光線。這樣才能讓我們在不同光線環境下都看得清楚。
散瞳劑讓瞳孔放大的作用,主要是在輔助眼科醫師進行視網膜檢查。對於一般人來說,瞳孔放大後,在明亮環境下產生的畏光不適感,是散瞳劑被抱怨最多的副作用。這個副作用在太陽光大的室外尤其明顯。藥效退了以後,就會恢復正常了。
長效散瞳劑能夠減緩近視加深
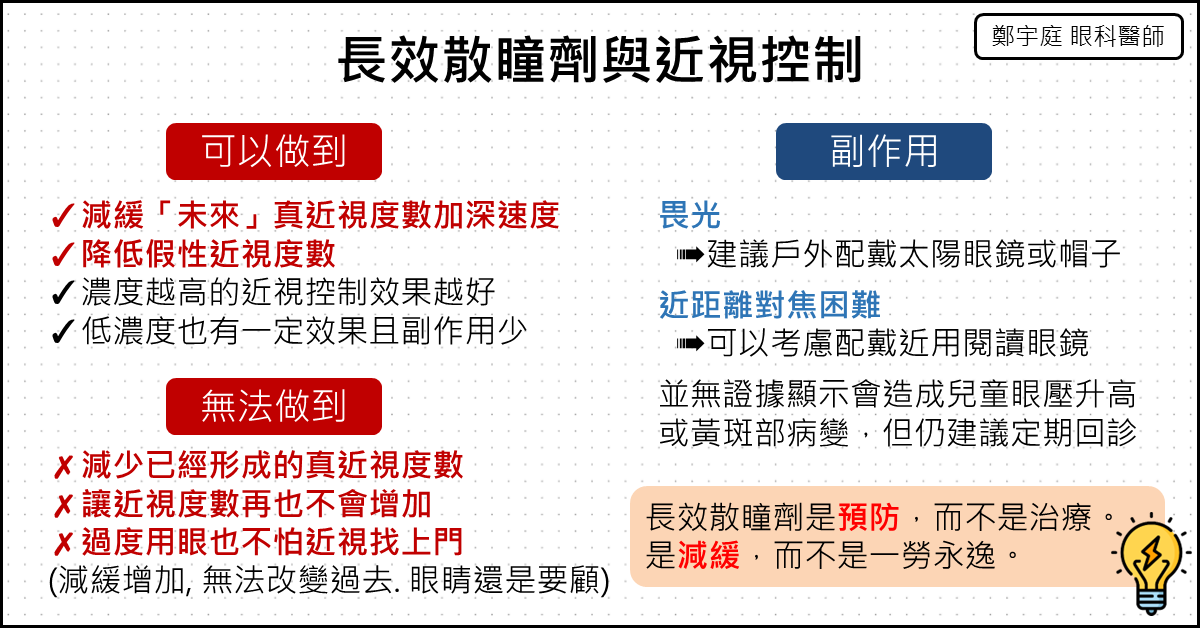
散瞳劑屬於兒童近視控制的方法之一。「長效散瞳劑」能夠有效「減緩」兒童近視度數加深的速度。這是學童點長效散瞳劑最大的益處。在兒童時期將近視度數控制住,是一件很重要的事情。只有長效散瞳劑才有這個好處,短效散瞳劑是沒有的。

這裡要注意一下,「長效散瞳劑」的效果在於「預防未來」可能產生的近視度數,而不是「改變過去」已經形成的近視度數。這是非常、非常重要的觀念。
長效散瞳劑真的有效嗎?
「長效散瞳劑」歷經許多大型隨機對照臨床試驗、許多國家不同小朋友族群的臨床觀察,已經被嚴謹地證實可以有效減緩近視度數加深。這是目前證據等級最高且最有效的近視預防方式。也是目前唯一一種能夠有效控制近視的眼藥水。
2006年,指標性的ATOM1研究收案了400位學齡兒童,並讓他們一半的人點1%長效散瞳劑、另一半的人點沒有藥物成分的安慰劑。追蹤2年後發現,1%長效散瞳劑組別的近視度數僅增加28度,而安慰劑組別的近視則增加了120度。眼軸長的部分,1%長效散瞳劑組別的眼軸減少了0.02mm,而安慰劑組別的眼軸則增加了0.38mm。

嚴謹的ATOM1隨機分派研究證實了長效散瞳劑在學齡兒童近視度數控制、眼軸長控制的能力。雖然這個研究的結果令人振奮,但由於1%長效散瞳劑的畏光等副作用,使得大約16–58%的兒童沒辦法持續點長效散瞳劑,因而無法長期享受到長效散瞳劑對於近視控制的保護。
2012年的ATOM2研究,著手研究較低濃度的長效散瞳劑(0.5%,0.1%,及0.01%),能否在減少畏光副作用、提升兒童接受度的同時,仍保有近視控制的效果。
原本0.01%長效散瞳劑只是拿來當作「可能沒效的」對照組,因為濃度這麼低,感覺有點沒點差不多。但實驗結果令所有人都驚呆了。追蹤2年後觀察近視度數的變化,0.5%組增加了30度,0.1%組增加了38度,0.01%組增加了49度。無論濃度高低,這三種藥水居然都有減緩近視加深的能力。

我們可以藉由ATOM1及ATOM2這兩個指標性研究,了解到關於長效散瞳劑的四件事情。
首先,長效散瞳劑的近視控制效果,濃度越高越好。0.5%長效散瞳劑的近視控制效果顯著比0.01%優秀。
其次,低濃度長效散瞳劑就有保護力,有點長效散瞳劑比沒點好 。低濃度0.01%雖然近視的控制力道不如高濃度藥水,但比起不點散瞳劑,低濃度0.01%仍然展現出減緩近視加深的能力(從平均兩年增加120度,下降為平均兩年增加49度)。
第三,長效散瞳劑的效果是「減緩」近視度數增加的速度,而不是「完全不會再增加近視」。無論點任何濃度的長效散瞳劑,經過幾年後的追蹤,近視度數及眼軸長還是有可能會增加,只是增加的幅度變少了。沒有任何一個研究組別的近視度數是顯著降低的。個人的用眼習慣,還是需要非常注意。
第四,長效散瞳劑無法讓已經形成的真近視度數降低。也就是說,長效散瞳劑的效果在於預防未來可能產生的近視度數,但對於過去已經形成的近視度數,是無能為力的。發生過的事情,就是已經發生了。”What’s happened, happened.” – TENET 2020.
長效散瞳劑的副作用
講完了長效散瞳劑得好,再來就要說說它的缺點。一篇2017年的統合分析研究顯示,長效散瞳劑常見的副作用及平均發生率為 [3]:
- 瞳孔放大造成的畏光:25.1%
- 睫狀肌麻痺造成的近距離視力模糊:7.5%
- 藥水過敏引起的眼睛紅癢:2.9%

如同所有人的預料,濃度越高的長效散瞳劑,雖然延緩近視加深的能力較強,但副作用也會越明顯、兒童接受度越低。因為散瞳劑會「同時」麻痺眼球內的調節肌及瞳孔收縮肌。就像好吃的東西總是熱量高,非常很可惜。
畏光是散瞳劑被抱怨最多的副作用。這是因為瞳孔收縮肌被麻痺的關係。在室內環境還好,但是在太陽光較強的室外環境,兒童有可能會感到刺眼而產生瞇瞇眼等動作,或甚至不太能睜開眼睛。會建議配戴防紫外線的太陽眼鏡、做好眼睛的遮陽防護。
研究顯示畏光的發生率與散瞳劑的濃度有顯著關係:高濃度散瞳劑有43.1%、中等濃度散瞳劑有17.8%、低濃度散瞳劑則只有6.3%的畏光發生率 [3]。如果小朋友畏光較嚴重,也可以考慮換成較低濃度的散瞳劑、或者減少散瞳劑的點藥頻率。雖然這兩種做法有可能會降低近視控制的力道,但就如同研究所顯示的:「有點比沒點好」。
近距離對焦困難是散瞳劑的另一項副作用,這是因為眼球調節肌被麻痺、無法對焦近距離影像的緣故。只要把書本拿遠一點,就會看得清楚了。這無形中也是在鼓勵學童維持正確的閱讀距離,眼睛不要離書本太近。但如果學童在寫字或寫作業的時候,真的遇到了困難,可以考慮配一副近用的閱讀眼鏡、或者多焦點鏡片,來輔助近距離視力。
無論是畏光或者近距離對焦困難的副作用,都是暫時的。只要散瞳劑藥效退去,就會恢復正常。
有人會擔心散瞳劑讓過量的光線進入眼球,是否會造成水晶體、黃斑部、青光眼等長期的危害。散瞳劑已經被廣泛使用多年,目前並沒有大規模案例報告指出會有這個影響。在室外戴太陽眼鏡,可以有效遮蔽光線、防紫外線與強光曝曬,是「任何年齡層」都應該要做的眼睛防護措施,不僅限於點散瞳劑的兒童。
有的家長會擔心點散瞳劑會造成眼壓升高,但這個副作用在兒童身上非常少見,許多研究甚至完全沒有提到有這項副作用。散瞳劑確實有可能讓「眼球隅角結構狹窄的成年人」眼壓升高。但在正常成人或兒童身上並不太容易有此情形。所以這應該算是迷思破解,不要再誤信謠言了。
最後,如果小朋友點了散瞳劑以後,發生眼睛紅癢的過敏反應,代表體質不適合,就不要再繼續點了。
結語

這張圖表很重要,所以要出現三次
長效散瞳劑可以有效減緩近視度數的加深,而且低濃度就有效。濃度越高,近視控制的效果會越好;濃度越低,副作用越少。我們需要在兩者之取得平衡。就算點低濃度長效散瞳劑,都比「沒有點」還要來的有效。視小朋友的情況,與醫師討論散瞳劑的濃度及點藥頻率,是很重要的事情。
如果兒童對於散瞳劑的副作用無法接受,或者單純不想點散瞳劑,也可以考慮採取其他的近視控制方式。
近視永遠是預防勝於治療,而不是江心補漏。養成良好用眼習慣、增加戶外活動的時間、多看遠方,都是很重要的日常保養。希望每位小朋友在長大後,都能擁有好視力!
參考資料
[1] Donovan, Leslie et al. “Myopia progression rates in urban children wearing single-vision spectacles.” Optometry and vision science : official publication of the American Academy of Optometry vol. 89,1 (2012): 27-32.
[2] Tsai, Tzu-Hsun et al. “Evolution of the Prevalence of Myopia among Taiwanese Schoolchildren: A Review of Survey Data from 1983 through 2017.” Ophthalmology vol. 128,2 (2021): 290-301.
[3] Gong, Qianwen et al. “Efficacy and Adverse Effects of Atropine in Childhood Myopia: A Meta-analysis.” JAMA ophthalmology vol. 135,6 (2017): 624-630.



